Приветствую Вас Гость
Главная | Регистрация | ВходПервичная
медицинская
помощь
Острая дыхательная недостаточностьИсточник: «Скорая и неотложная медицинская помощь. Практикум : учеб. пособие / В.С. Ткачёнок. – 2-е изд., перераб. и доп.»: “Вышэйшая школа”; Минск; 2013. Глава 3. Острая дыхательная недостаточность (ОДН) патологическое состояние организма, при котором нормальная функция аппарата внешнего дыхания не обеспечивает необходимый газообмен (обогащение крови кислородом и выведение углекислоты). Это неэффективное дыхание – или слишком частое (ЧДД более 40 в 1 минуту), или слишком редкое (ЧДД менее 8 в 1 мин). Причины, приводящие к развитию ОДН, бывают легочными и внелегочными. Легочные причины: ● обструкция ВДП (механическая асфиксия): – инородными телами, кровью, рвотными массами, пищей и пр.; – сдавление ВДП извне – повешение, удушение; – острый стеноз ВДП при аллергических отеках; – опухоли ВДП и западение языка; – приступы бронхиальной астмы; – острые бронхиты, трахеиты, фарингиты; – ожоги гортани; ● поражение легочной ткани: – острые пневмонии; – ателектаз легких; – спонтанный пневмоторакс; – экссудативный плеврит; – отек легких и ТЭЛА. Внелегочные причины: ● нарушение центральной регуляции: – инсульты, отек мозга; – травмы головного и спинного мозга; – острые отравления медикаментами и кровяными ядами (углекислый газ); – инфекционные заболевания и опухоли мозга; – комы; ● поражение дыхательных мышц: – действие нейротропных вирусов; – сдавление грудной клетки; – острая кровопотеря.
□ Диагностика: ● основные признаки: – одышка или удушье; – участие вспомогательных мышц в акте дыхания; – цианоз; – при гипоксии: возбуждение, дезориентация, спутанность сознания; – тахикардия, повышение АД; – при гиперкапнии: потеря сознания, кома, головная боль, гиперемия лица, снижение АД. Выделяют четыре фазы ОДН: ● 1-я фаза (инспираторная одышка) – вдох удлинен и усилен, шумный и хрипло-свистящий звук при дыхании (стридор), дыхание частое, глубокое, с участием вспомогательных мышц (имеется западение межреберных промежутков, подключичных ямок), кашель; ● 2-я фаза (экспираторная одышка) – выдох усилен, пульс замедлен («вагус-пульс»); тахикардия – знак опасности, брадикардия – сигнал бедствия; лицо пациента бледное или синюшное, губы и кожа цианотичные, влажные; ● 3-я фаза (гипоксическая кома) – потеря сознания, расширение зрачков, тонические и клонические судороги, пульс 140–160 уд/мин; ● 4-я фаза (терминальное, агональное дыхание) – глубокие судорожные вздохи. Длительность асфиксии при внезапном прекращении легочной вентиляции – 5–7 мин. Степени тяжести ОДН: ● 1-я степень – одышка, тахикардия при физической нагрузке; ● 2-я степень – тахикардия в покое, цианоз губ, суставов, раздувание крыльев носа при дыхании, втяжение межреберий; ● 3-я степень – одышка 80-100 в минуту, дыхание Чейна-Стокса, Куссмауля, Биота, цианоз кожи и слизистых, нарушение сознания, судороги.
□ Тактика: ● устранить по возможности причину ОДН; ● придать пациенту возвышенное полусидячее положение; ● провести санацию дыхательных путей; ● обеспечить венозный доступ и ввести необходимые ЛС; ● провести респираторную поддержку: ИВЛ (ВИВЛ) с 50 % кислородом и другие мероприятия в зависимости от клинических симптомов заболевания; ● госпитализировать больного в ОИТР; при этом особенности транспортировки пациента определяются заболеванием, вызвавшим ОДН. Приступ бронхиальной астмы
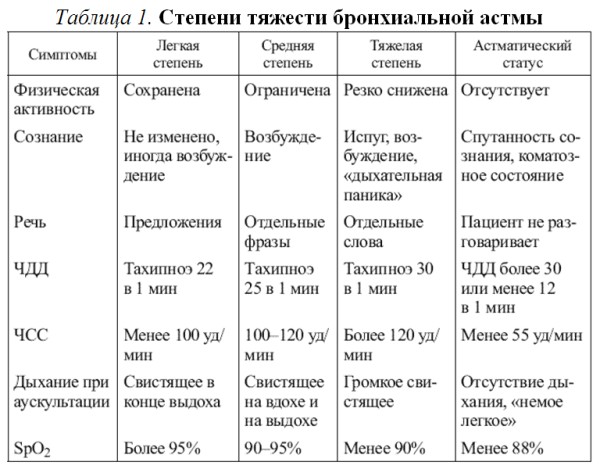
Бронхиальная астма — заболевание дыхательных путей, развивающееся на основе хронического аллергического воспаления бронхов, сопровождающееся бронхиальной обструкцией и характеризующееся периодически возникающими приступами затрудненного дыхания или удушья. Приступы астмы – это эпизоды нарастания одышки, кашля, свистящих хрипов, затрудненного дыхания, чувства сдавления в грудной клетке (табл 1).
□ Причины: ● бытовые и пыльцевые аллергены: – клещи рода Dermatophagoides; – эпидермис кошек, собак, хомяков; – шерсть, перо, слюна млекопитающих и птиц; – хитин и экскременты тараканов, сухой рыбий корм; – споры грибов в сырых помещениях; – пыльца деревьев в марте – мае (ольха, береза, ива, дуб, тополь, лещина); – пыльца злаков в летние месяцы (пшеница, рожь, тимофеевка); – сорные травы в августе – сентябре (крапива, лебеда, полынь, амброзия); ● антибиотики, сульфаниламиды, витамины; ● аспирин и другие НПВС; ● факторы, способствующие развитию бронхиальной астмы: – метеорологические; – поллютанты (табачный дым, промышленные выбросы); – вирусные инфекции; – физическая нагрузка, психологический стресс. □ Диагностика: ● основные признаки: – затрудненное, шумное, «сиплое», свистящее дыхание, ортопноэ; – одышка с затрудненным и удлиненным выдохом; – беспокойство чувство страха; – сердцебиение стеснение в груди, потливость; – шейные вены при выдохе вздуваются, при вдохе спадаются; аналогично выбухают и втягиваются межреберья; – повышена воздушность легких; – при аускультации легких выявляются обилие свистящих и жужжащих хрипов, больше при выдохе; – при перкуссии легких – коробочный звук; – при астматическом статусе – отсутствие бронхиальной проводимости и хрипов («немое легкое»). □ Тактика: ● успокоить пациента; ● исключить контакт пациента с причинно-значимыми аллергенами и триггерами; ● создать пациенту максимально комфортное положение в постели (полусидя с упором для рук); ● освободить грудную клетку от сдавливающей одежды; ● обеспечить подачу свежего воздуха или кислорода; ● приложить грелки к нижним конечностям. Легкий приступ купируется с помощью дозированных аэрозольных ингаляторов с симпатомиметиками: ● сальбутамол — 2,5–5,0 мг через небулайзер в течение 5-15 мин, начало действия через 5 мин, повторение ингаляции каждые 20 мин, эффект бронходилатации сохраняется до 4 ч, делают по 1–2 ингаляции, всего не более 6 раз в сутки. Приступ средней тяжести купируется бронхоспазмолитиками в ингаляциях и инъекциях: ● сальбутамол — 2,5–5 мг, фенотерол с ипратропиумом через небулайзер; ● преднизолон — 30–90 мг в/в струйно медленно в 10–20 мл 0,9 % раствора натрия хлорида, клинический эффект наступает через 1 ч; ● ввести 2,4 % раствор аминофиллина — 10–20 мл в/в в 10–20 мл 0,9 % раствора натрия хлорида в течение 10–20 мин, или 24 % раствор аминофиллина — 1–2 мл в/м. Тяжелый приступ купируется бронходилататорами в ингаляциях и применением глюкокортикостероидов: ● сальбутамол (беротек) — 2,5–5 мг через небулайзер в течение 5-10 мин; ● преднизолон — 60-120 мг в/в капельно или струйно в 10–20 мл 0,9 % раствора натрия хлорида; ● гидрокортизон — 125 250 мг, дексаметазон — 4–8 мг. Астматический статус (status astmaticus) затянувшийся и не купирующийся в течение нескольких часов приступ бронхиальной астмы с формированием тотальной бронхиальной обструкции, развитием легочной гипертензии и ОДН. К предыдущим лечебным мероприятиям необходимо добавить: ● преднизолон — 90-150 мг (до 300 мг) в/в; ● катетеризацию вены и инфузию плазмозаменителей в/в капельно из расчета 25 мл/кг/сут; ● оксигенотерапию чистым кислородом или увлажненной кислородно-воздушной смесью (30–40 % кислорода) через носовой катетер или маску (2–6 л/мин); ● при отсутствии сознания и угрозе остановки дыхания ввести 0,18 % раствор эпинефрина — 0,3 мл в/в каждые 20 мин до получения эффекта; аппаратная ИВЛ с интубацией трахеи; ● при артериальной гипертензии ввести 2,5 % раствор бензогексония — 05 1 мл в/в медленно; ● при выраженной тахикардии ввести 0,25 % раствор верапамила — 2 мл в/в медленно; ● для коррекции ацидоза ввести 8,4 % раствор натрия гидрокарбоната — 50-100 мл в/в капельно; ● для более эффективного выдоха можно сдавливать грудную клетку пациента на выдохе. Критерии эффективности лечебных мероприятий: ● оценка терапии бронходилататорами через 20 мин после их применения; ● стабильность состояния; ● уменьшение одышки и количества сухих хрипов в легких. При терапии бронхиальной астмы противопоказано применение: ● транквилизаторов и антигистаминных ЛС (угнетают кашлевый рефлекс) ● наркотиков, диуретиков; ● антибиотиков, новокаина (сенсибилизирующая активность); ● аспирина, препаратов кальция (углубляют гипокалиемию; ● дыхательных аналептиков (кордиамин, этимизол); ● атропина и других холинолитиков (сгущают мокроту, сушат слизистую оболочку); ● инфузии больших доз кровезаменителей. Показания к госпитализации: ● тяжелый приступ бронхиальной астмы и астматический статус; ● отсутствие эффекта от бронходилатационной терапии; ● длительное использование системных глюкокортикоидов. При купировании легкого и среднетяжелого приступа бронхиальной астмы пациент может быть оставлен дома.
Приступ бронхиальной астмы у детей
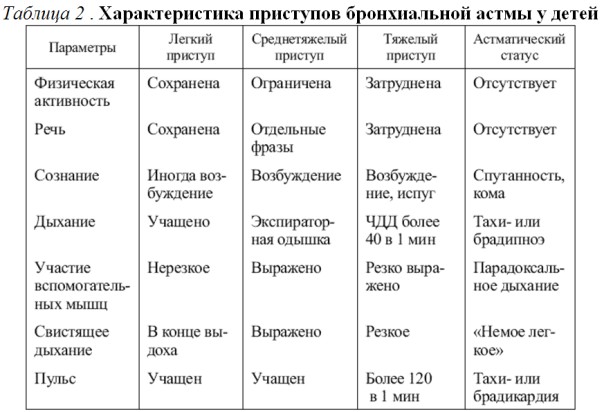
□ Диагностика Характеристика приступов бронхиальной астмы у детей представлена в табл 2:
□ Тактика: ● при легком и среднетяжелом приступе: – дать доступ свежего воздуха; – дать сальбутамол или фенотерол в виде: дозированного аэрозоля по 1–2 дозы каждые 20 мин в течение 1 ч; ингаляции через небулайзер по 1,25-2,5 мг 3–4 раза в сутки; внутрь в дозе 3–8 мг/сут или ввести дексаметазон в/м в дозе 0,6 мг/кг массы тела; – если ребенок принимает дозированные аэрозоли, их следует ввести через спейсер по 1–2 дозы и далее каждые 20 мин в течение 1 ч; – при отсутствии небулайзера вводить β-адреноагонисты в/м, при нетяжелых приступах дать внутрь; ● при купировании нетяжелых приступов госпитализация не показана; ● при тяжелом приступе и астматическом статусе: – проводить оксигенотерапию; – делать повторные ингаляции сальбутамола или фенотерола; – вводить глюкокортикоиды в/м или в/в: преднизолон — 2–5 мг/кг/сут, при асфиксическом синдроме – 5-10 мг/кг; дексаметазон — 0,5–1,0 мг/кг/сут; гидрокортизон — 25 мг/кг/сут в/м; – при отсутствии эффекта в течение 1 ч ввести аминофиллин — 5 мг/кг в/в капельно в 0,9 % растворе натрия хлорида в течение 20–30 мин; – при отсутствии эффекта ввести 0,18 % раствор эпинефрина — 0,005 мл/кг массы тела п/к; – при необходимости провести гидратацию: ввести 0,9 % раствор натрия хлорида и 5 % раствор глюкозы — 10–20 мл/кг в/в капельно; – при угрозе или остановке дыхания провести ИВЛ с интубацией трахеи; – следует избегать введения седативных средств, антибиотиков, муколитиков, спазмолитиков; – показана госпитализация.
| |
| Просмотров: 8408 | |
| Всего комментариев: 0 | |
Категории раздела
| Мои статьи [36] |
Поиск
Наш опрос
Друзья сайта
Статистика
| Copyright MyCorp © 2026 |
| uCoz |