Приветствую Вас Гость
Главная | Регистрация | ВходПервичная
медицинская
помощь
Острая сосудистая недостаточность. Острая дыхательная недостаточность. Коматозные состояния
Источник: «Скорая и неотложная медицинская помощь. Практикум : учеб. пособие / В.С. Ткачёнок. – 2-е изд., перераб. и доп.»: “Вышэйшая школа”; Минск; 2013. – Стр. 54-58, 219-230.
Обморок
Обморок (синкопе) – внезапная кратковременная потеря сознания без наличия амнезии в дальнейшем, протекающая с ослаблением деятельности сердца и легких. Это легкая форма острой сосудистой недостаточности, обусловленная преходящей анемией головного мозга.
□ Причины: ● переутомление, недосыпание, духота (вазодепрессорный, вазовагальный обморок); ● реакция на медицинские манипуляции или на боль (рефлекторный обморок); ● кашель, затрудненная дефекация, затрудненное мочеиспускание, быстрое поднятие тяжестей, ныряние (ситуационный обморок); ● резкие повороты головы, тесный галстук и тугие воротнички, (синдром каротидного синуса); ● резкий переход из горизонтального положения в вертикальное, прием диуретиков, нитратов (ортостатический обморок); ● различные патологические состояния (симптоматический обморок): кровотечения, гипогликемия, брадиаритмия с приступами МАС, тахиаритмия, аортальные пороки сердца, стенокардия, инфаркт миокарда, заболевания легких с приступами кашля, отравления, эпилепсия, ЧМТ, ОНМК, опухоли мозга, интоксикации.
□ Диагностика: ● основные признаки: – внезапная потеря сознания длительностью от нескольких секунд до 4–5 мин; – после выхода из обморока амнезии не наблюдается; – предшествуют обмороку: слабость, головокружение, звон в ушах, тошнота, зевота; – бледность, холодный пот, похолодание и онемение конечностей; – падение мышечного тонуса, пациент «оседает» на пол; – пульс слабого наполнения, АД низкое, дыхание поверхностное; – иногда – тонические судороги, слюнотечение, расширение зрачков; ● этапная диагностика методом исключения: – исключить внутреннее кровотечение; – гипогликемию (сделать глюкотест); – синдром МАС и тахиаритмии (сделать ЭКГ); – заболевания сердца (стенокардия, аортальные пороки); – заболевания и повреждения мозга (ЧМТ, ОНМК, эпилепсия); – отравления и интоксикации; – ситуационный обморок; – рефлекторный обморок; – синдром каротидного синуса; – ортостатический обморок; – вазодепрессорный обморок.
□ Тактика: ● уложить пациента на спину с опущенной головой, приподнять ноги или усадить, опустив его голову между коленями; ● освободить голову и шею, расслабить одежду, расстегнуть воротник; дать доступ свежего воздуха, открыть широко окно; ● обрызгать лицо холодной водой, похлопать по щекам; обтереть лицо влажным, холодным полотенцем; ● поднести к носу пациента ватку, смоченную в нашатырном спирте или уксусе, на 1 с; можно растереть этими растворами виски; ● при значительном снижении АД ввести 10 % раствор кофеина бензоата — 1 мл (детям – 0,1 мл/год жизни п/к), или 5 % раствор эфедрина — 1 мл, или 1 % раствор фенилэфрина — 0,1–0,5 мл в 40 мл 5 % раствора глюкозы в/в медленно или 0,5–1 мл в/м (действие фенилэфрина наступает сразу после введения и продолжается в течение 5-20 мин; противопоказан при инфаркте миокарда, фибрилляции желудочков, гиповолемии, беременности, детям до 15 лет); ● при судорогах ввести диазепам 10 мг в 10 мл 0,9 % раствора натрия хлорида со скоростью 3 мл/мин; ● при замедленной сердечной деятельности ввести 0,1 % раствор атропина — 0,5 мл в/в струйно (детям – 0,1 мл/год жизни); ● после возвращения сознания пациент должен находиться в лежачем положении до исчезновения физической слабости; если нет органической причины обморока – пациента можно не госпитализировать; ● при симптоматическом обмороке следует оказать соответствующую медицинскую помощь (см. медицинская помощь при кровотечениях, гипогликемии, аритмии, расслаивающей аневризме аорты, стенокардии, инфаркте миокарда, ТЭЛА, отравлении, эпилепсии, инсульте, ЧМТ); ● при тяжелом состоянии пациента, дальнейшем падении АД необходимо обеспечить венозный доступ и провести струйную инфузию плазмозаменителей, гормонов; ● при необходимости провести ВИВЛ, оксигенотерапию, СЛР; ● при обмороках противопоказано применение анальгетиков, спазмолитиков, антигистаминных ЛС; ● если пациент не пришел в сознание, а также при симптоматических обмороках, то необходима его госпитализация; ● транспортировать пациента в профильный стационар следует в положении лежа на носилках с приподнятым ножным концом, контролируя ЧСС, АД, дыхание.
Коллапс
Коллапс — одна из форм острой сосудистой недостаточности, характеризующаяся резким падением сосудистого тонуса и быстрым уменьшением ОЦК, что приводит к уменьшению венозного притока к сердцу падению АД и ЦВД, гипоксии мозга и угнетению жизненных функций организма.
□ Причины: ● острые инфекции (тиф, пневмония, менингоэнцефалит и др.); ● острая кровопотеря; ● болезни эндокринной и нервной системы (опухоли, сирингомиелия); ● отравления оксидом углерода, ФОС и др.; ● передозировка ганглиоблокаторов, инсулина, гипотензивных средств; ● острые заболевания органов брюшной полости (перитонит); ● острый инфаркт миокарда; ● резко выраженные тахикардия и брадикардия; ● критическое понижение температуры тела; ● недостаточность надпочечников; ● поражение электрическим током; ● перегревание организма; ● после проведения спинальной и перидуральной анестезии.
□ Диагностика: ● основные признаки: – внезапное появление общей слабости, головокружение, озноб, жажда; – сознание пациента затемнено, он безучастен к окружающему; – конечности холодные, кожа бледная, покрыта холодным потом, черты лица заострены; – пульс частый, слабый, вены спавшиеся, АД понижено (САД ниже 80 мм рт. ст.); – реакция зрачков на свет вялая, тремор пальцев рук, иногда судороги; – снижены температура тела, диурез, ОЦК.
□ Тактика: ● устранить причину коллапса (остановить кровотечение, удалить из организма токсические вещества, применить специфические антидоты, устранить гипоксию); ● уложить пациента с приподнятыми ногами и запрокинутой головой, дать приток свежего воздуха, согреть; ● обеспечить свободную проходимость ВДП; ● сделать венозный доступ и провести инфузию коллоидных и кристаллоидных плазмозаменителей струйно (детям – 10–20 мл/кг); ● ввести преднизолон — 60–90 мг в/в струйно (детям – 5-10 мг/кг массы тела), а при недостаточном эффекте добавить 1 % раствор фенилэфрина — 1–2 мл или 0,2 % раствор норэпинефрина 1 мл в/в капельно (детям – 0,1 мл/год жизни со скоростью 10–20 кап/мин под контролем АД); ● вазопрессорные ЛС применять только после восстановления ОЦК; ● ввести кордиамин — 1–2 мл, 10 % раствор кофеина — 1–2 мл, 10 % раствор сульфокамфокаина — 2 мл в/м или в/в; ● при ацидозе ввести 4 % раствор натрия гидрокарбоната — 100–200 мл в/в; ● при аритмиях применить антиаритмические средства (см. «Аритмии»); ● анальгезия и седация проводятся при необходимости; ● при синдроме малого сердечного выброса ввести допамин — 25-200 мг в/в капельно, провести ЭКС; ● транспортировать пациента в профильное лечебное учреждение (ОИТР) в положении лежа с приподнятыми ногами, проводя контроль пульса, АД, дыхания; ● при необходимости проводить ИВЛ, оксигенотерапию, СЛР.
Глава 12. Неотложные состояния в неврологии
Кома. Оценка уровня угнетения сознания
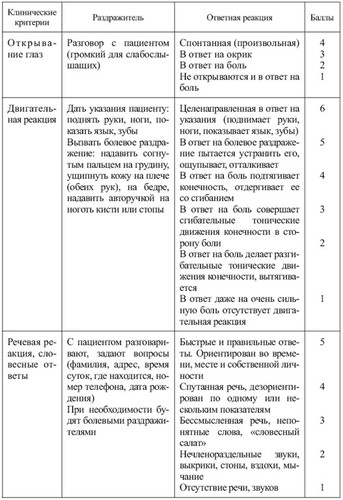
Кома — бессознательное состояние пациента при отсутствии реакции на болевые раздражители (неразбудимость), с расстройством рефлекторной деятельности, утратой чувствительности, активных движений, угнетением функций дыхания, сердечной деятельности, коры головного мозга. Кома – это не заболевание, а синдром. У пациента, находящегося в коме, всегда закрыты глаза, он издает нечленораздельные звуки, реагирует только на болевые раздражители. Коме предшествуют менее выраженные формы угнетения сознания (прекома): оглушение, сомнолентность, сопор. Оглушение (сонливость ) – состояние, когда у пациента частично выключено сознание, но словесный контакт с ним сохранен. Пациент дезориентирован, дает односложные ответы на вопросы, пробуждается только при действии раздражителей. Сомнолентность — состояние, когда пациент реагирует на словесные или тактильные раздражения лишь временно; имеется повышенная сонливость. Сопор — неполная кома. Пациент без сознания, словесному контакту не доступен, реакция на сильные боли, свет, звук сохранена; приходит в сознание только при действии сильных раздражителей и лишь на короткое время. Для определения уровня нарушения сознания применяется шкала Глазго (табл. 6).
Таблица 6. Оценка уровня угнетения сознания по шкале Глазго Примечание . Ясное сознание – 15 баллов; оглушение, сомнолентность – 12–13 баллов; сопор – 9–11 баллов; кома поверхностная – 7–8 баллов, глубокая – 5–6 баллов, атоническая – 3–4 балла; смерть мозга – менее 3 баллов.
Для определения глубины комы (степени утраты сознания) используют следующие критерии: – движение глазных яблок и реакция зрачков на свет; – роговичный и конъюнктивальный рефлексы; – чихание на раздражение носа нашатырным спиртом; – двигательная реакция на поколачивание скуловой дуги; – надавливание на надглазничные точки; – выдвижение вперед нижней челюсти; – раздражение подошвы стоп; – акт глотания, функции дыхания, кровообращения. Различают три степени ком: ● поверхностная кома (1-й степени, 7–8 баллов по шкале Глазго): – сохранены зрачковый и роговичный рефлексы; – при поколачивании по скуловой дуге и при надавливании на надглазничные точки сокращаются мимические мышцы; – при выдвижении вперед нижней челюсти возникает «гримаса страдания»; – при раздражении подошвы стоп пациент сгибает ногу; – при выдыхании паров нашатырного спирта пациент чихает; – пациент не реагирует на речь, свет, звук; – глотание, дыхание, кровообращение не нарушены; ● глубокая кома (2-й степени, 5–6 баллов по шкале Глазго): – глазные яблоки плавают, зрачковый и роговичный рефлексы вялые; – нет реакции на болевые раздражители; – пациент не чихает на раздражение носа нашатырным спиртом; – нарушены акты глотания и дыхания; – гипотензия, аритмия. ● атоническая кома (3-й степени, 3–4 балла по шкале Глазго): – центральное стояние глазных яблок; – зрачковый и роговичный рефлексы отсутствуют; – не реагирует на сильные болевые раздражители; – нарушены акты глотания, дыхания (брадипноэ – ЧДД 8–10 ударов, тахипноэ – ЧДД 35–40 в 1 мин); – цианоз кожи, аритмия, коллапс.
Виды ком
В зависимости от вызывающих причин выделяют две группы ком: мозговые и соматогенные. Основные причины ком на догоспитальном этапе: инсульт (57 %), передозировка наркотиков (14 %), гипогликемическая кома (6 %), ЧМТ (3 %), алкогольная кома (1,3 %), отравления (0,6 %, кома неясной этиологии (12 %). Мозговые (цереброгенные, неврогенные) комы первичное поражение ЦНС на фоне мозговых инсультов, ЧМТ, эпилепсии менингоэнцефалитов, абсцессов, опухолей мозга; протекают с очаговыми симптомами. Ишемический инсульт — самая частая причина ОНМК (80 %); возникает в результате тромбоза или эмболии артерий головного мозга, нередко ночью. □ Диагностика: ● основные признаки: – при тромбозе артерий – начало постепенное; – предшественники инсульта: головокружение, потемнение в глазах, пошатывание при ходьбе, полуобморочное состояние, слабость в конечностях; – при эмболии – начало внезапное; – встречается у больных с митральным пороком сердца, мерцательной аритмией, ИБС; – лицо бледное или обычное, зрачки сужены; – гемипарез или гемиплегия; – менингеальные симптомы; – в отличие от транзитных ОНМК эти симптомы сохраняются более суток. Геморрагический инсульт — кровоизлияние в мозг. При этой форме инсульта кома бывает чаще. □ Диагностика: ● основные признаки: – внезапное начало на фоне физической нагрузки, высокого АД, головной боли; – гиперемия лица; – очаговые симптомы (перекос линии рта, птоз века, отклонение глазного яблока); – громкое дыхание рвота, повышение температуры тела; – анизокория и гемипарез появляются через 24–48 ч. Субарахноидальное кровоизлияние возникает при разрыве аневризмы артерии головного мозга. □ Диагностика: ● основные признаки: – мгновенная потеря сознания на фоне сильной головной боли; – психомоторное возбуждение, судороги; – рвота, бледность, снижение АД; – менингеальные симптомы (ригидность затылочных мышц). Кома при ЧМТ возникает при тяжелых ЧМТ (сдавление мозга, перелом основания черепа). □ Диагностика: ● основные признаки: – выделение ликвора и крови из ушей, носа, рта, ран головы; – симптом «светлого промежутка»; – менингеальные симптомы; – анизокория, гемипарез; – брадикардия, судороги, нарушение сознания и поведения. Кома при менингоэнцефалитах характеризуется следующим. □ Диагностика: ● основные признаки: – возникает на фоне высокой температуры, озноба, кожной сыпи, бреда; – головная боль, рвота; – симптомы интоксикации: тахикардия, снижение АД, одышка, сухая кожа; – менингеальные и очаговые симптомы. Соматогенные (метаболические) комы вторичное поражение мозга в результате различных заболеваний (сахарный диабет, тиреотоксикоз, острый панкреатит, хронические заболевания почек, печени, надпочечников, пневмония, отравления); протекают без очаговых симптомов. Гипогликемическая кома возникает при снижении содержания глюкозы в крови, встречается наиболее часто, может привести к отеку мозга. □ Причины: ● передозировка вводимого инсулина; ● несвоевременный прием пищи; ● малое потребление углеводов; ● интенсивная физическая нагрузка; ● алкогольная интоксикация; ● повышенная чувствительность к инсулину (особенно у детей). □ Диагностика: ● основные признаки: – быстрое развитие комы; – беспокойство, чувство голода, гиперсаливация; – дрожь, холодный пот («мокрый пациент»); – тахикардия, боли в животе, полиурия; – галлюцинации, нарушения сознания, судороги; – запах ацетона изо рта и дыхание Куссмауля не наблюдаются; – уровень глюкозы в крови ниже 3,5 ммоль/л; – после в/в введения 40 % раствора глюкозы 40–80 мл) сознание пациента возвращается. Кетоацидотическая гипергликемическая кома возникает при высоком содержании глюкозы в крови. □ Причины: ● пропуск введения инсулина или введение сниженных доз инсулина; ● введение инсулина в инфильтрат или в места липодистрофии, где он плохо всасывается; ● злоупотребление жирной пищей; ● различные заболевания, стрессы, хирургические операции, травмы, беременность (увеличивают потребность организма в инсулине); ● нераспознанный и нелеченный сахарный диабет. □ Диагностика: ● основные признаки: – постепенное развитие комы (оглушение, сопор, кома); – кожные покровы и слизистые сухие («сухой пациент»); – запах ацетона изо рта; – дыхание Куссмауля; – мягкие глазные яблоки; – жажда и полиурия; – рвота и боли в животе; – уровень глюкозы в крови выше 15 ммоль/л; – после в/в введения 40 % раствора глюкозы (40–80 мл) состояние пациента не улучшается. Гиперосмолярная некетоацидотическая кома возникает у инсулиннезависимых диабетиков старше 50 лет. □ Причины: ● рвота, диарея (все факторы, приводящие к потере жидкости); ● введение в/в 10 40 % раствора глюкозы, 10 % раствора натрия хлорида; ● избыточное употребление углеводов. □ Диагностика: ● основные признаки: – медленное развитие комы; – обезвоживание вплоть до коллапса, полиурия; – инспираторная одышка, судороги, ригидность затылочных мышц; – отсутствие запаха ацетона изо рта; – уровень глюкозы в крови выше 50 ммоль/л; – другие признаки – см. «Кетоацидотическая кома». Кома при острых отравлениях (экзотоксическая, алкогольная) характеризуется следующим. □ Диагностика: ● основные признаки: – «игра зрачков»; – ригидность затылочных мышц; – атаксия, сонливость, делирий; – отсутствие анизокории; – депрессия дыхания. Уремическая кома характеризуется следующим. □ Диагностика: ● основные признаки: – возникает на фоне хронических заболеваний почек; – начало постепенное; – запах аммиака изо рта; – дыхание Куссмауля (частое, глубокое); – дыхание Чейна – Стокса (приступообразное: сначала редкое и поверхностное, затем частое и углубленное); – кожные покровы бледные, сухие; – отеки на лице и под глазами; – рвота, олигурия; – возбуждение, бред, галлюцинации. Печеночная кома характеризуется следующим. □ Диагностика: ● основные признаки: – развивается постепенно; – кожные покровы желтушные, с расчесами и «звездочками»; – сладковатый («печеночный») запах изо рта; – увеличение печени, асцит, кровотечения; – патологическое дыхание. Тиреотоксической коме предшествуют тиреотоксический криз на фоне нелеченного зоба, наличие тяжелых сопутствующих заболеваний, нервно-психического перенапряжения или после удаления щитовидной железы. □ Диагностика: ● основные признаки: – психическое возбуждение, бред, галлюцинации, тремор конечностей; – тахикардия до 200 уд/мин, потливость, рвота, понос, снижение АД; – повышение температуры тела до 41 °C, аритмия, дисфагия, нарушения дыхания. Другие виды ком: ● гипертермическая (тепловой удар); ● гипотиреоидная; ● надпочечниковая (гипокортикоидная, аддисонический криз); ● эклампсическая; ● эпилептическая; ● алиментарно-дистрофическая (голодание); ● психогенная; ● травматическая; ● комы при остром панкреатите, пищевых токсикоинфекциях, пневмонии, острой кровопотере, лейкозах, гочно-сердечной недостаточности.
Дифференциальная диагностика и тактика при комах
□ Анамнез, обязательные вопросы: ● когда и что произошло с пациентом, какова скорость развития коматозного состояния; ● возможная причина потери сознания (травма, сахарный диабет, заболевания сердца, почек, печени, прием ЛС, употребление алкоголя, наркотиков, психические отклонения); ● было ли подобное состояние ранее, обследование и лечение. □ Алгоритм обследования: ● оценить дыхание (проходимость ВДП, адекватность дыхания, ЧДД); ● оценить кровообращение (пульс, АД); ● определить уровень угнетения сознания по шкале Глазго (оглушение, сопор, кома); ● определить степень утраты сознания (глубину комы); ● определить запах изо рта: алкоголя, ацетона, уремический, «печеночный»; ● осмотреть кожные покровы (сыпь, бледность, цианоз, желтушность, сухость, влажность); ● проверить глазные симптомы: миоз (при употреблении наркотиков), мидриаз (при отравлении алкоголем), анизокория (при ЧМТ, инсульте); реакцию зрачков, роговичный рефлекс; ● выявить внешние повреждения (головы, шеи, груди, живота, конечностей, прикусы языка); ● обследовать все органы и системы по необходимости; ● определить температуру тела, сделать ЭКГ, глюкотест; ● осмотреть квартиру пациента (шприцы, медикаменты, бутылки, записки).
Дифференциальная диагностика ком
Следует поэтапно исключить: ● ЧМТ и травму шейного отдела позвоночника: симптом «светлого» промежутка; кровотечение и ликворея из носа, ушей, рта; анизокория, неритмичное дыхание, паралич конечностей, ригидность затылочных мышц; ● травму грудной клетки: признаки гемо– и пневмоторакса; ● травму живота: признаки гемо– и пневмоперитонеума; ● внутрибрюшное кровотечение: внематочная беременность, апоплексия яичника; ● гипогликемию: возвращение сознания после введения в/в струйно 40 % раствора глюкозы — 40–80 мл; сделать экспресс-глюкотест; ● отравление алкоголем и его суррогатами: запах спирта изо рта красное лицо, холодная и липкая кожа, рвота, аспирация рвотными массами с асфиксией, «игра зрачков» слабый частый пульс, непроизвольное выделение кала и мочи; ● другие отравления: метиловым спиртом, угарным газом, кислотами, щелочами, наркотиками, ЛС, ФОС, грибами, пищевыми продуктами; ● нетравматические мозговые комы: инсульт, субарахноидальное кровоизлияние, менингоэнцефалит; ● другие соматогенные комы: кетоацидотическую, уремическую, печеночную, геморрагическую, тиреотоксическую, гипотиреоидную, надпочечниковую, при остром панкреатите инфаркте миокарда, пневмонии, анемии, лейкозе, психических и других заболеваниях. □ Тактика: ● проверить каротидный пульс и при его отсутствии проводить СЛР; ● обеспечить проходимость ВДП (тройной прием Сафара, аспирация слизи, удаление зубных протезов, введение воздуховода, фиксация языка); ● при спонтанном (неполноценном) дыхании (ЧДД менее 8 или более 40 в 1 мин) и отсутствии глотательного и кашлевого рефлексов провести ВИВЛ с помощью дыхательной аппаратуры с подачей 100 % кислорода, а затем – интубацию трахеи (премедикация – 0,1 % раствором атропина — 0,5–1 мл) с раздувной манжетой для выполнения автоматической ИВЛ; оксигенотерапию – 4–6 л/мин; ● при сохранении глотательного и кашлевого рефлексов и при ЧДД более 8 в 1 мин придать пациенту позицию на боку и наладить ингаляцию 60 % кислорода через маску; ● при САД ниже 90 мм рт. ст.: катетеризировать периферическую вену и ввести в/в струйно (500 мл за 15–30 мин; детям – 20–40 мл/кг массы тела) кристаллоидные и коллоидные плазмозаменители (объем до 2 л); при неэффективности ввести прессорные амины (допамин, норадреналин, мезатон ), кортикостероиды; ● при артериальной гипертензии ввести 25 % раствор магния сульфата 5–10 мл в/в за 10 мин. При гипогликемической коме : ● ввести в/в струйно болюсно 40 % раствор глюкозы — 20–40–60–80 мл (детям – 2 мл/кг массы тела) до полного восстановления сознания; указать это в сопроводительном листе; ● лицам, страдающим алкоголизмом, для избежания прогрессирования энцефалопатии, предварительно ввести в/в 5 % раствор тиамина — 2–4 мл; ● если сознание не восстанавливается после введения глюкозы, то следует ввести в/в гидрокортизон — 100–300 мг (детям – 0,5–10 мг/кг массы тела) или 0,1 % раствор эпинефрина — 1 мл (детям – 0,1 мл/год жизни), 5–10 % раствор глюкозы — 200–400 мл без инсулина в/в капельно; преднизолон и дексаметазон детям не вводится из-за опасности развития отека мозга; – детям при первых признаках гипогликемии дать внутрь 100 мл сока, колы, сладкого чая с 1–2 кусочками сахара (при отсутствии эффекта через 10–15 мин повторить); – при улучшении состояния для профилактики рецидива гипогликемии дать внутрь фрукты, хлеб, молоко, каши. При гипергликемической кетоацидотической коме : ● ввести в/в 0,9 % раствор натрия хлорида со скоростью 1 л/ч (детям – 20 мл/кг/час); при невозможности госпитализации ввести инсулин малыми дозами по 16–20 ЕД в/в или в/м (детям – 0,1 ЕД/кг/ч). При гиперосмолярной некетоацидотической коме : ● ввести в/в 0,9 % раствор натрия хлорида со скоростью 1 л/ч (детям – 20 мл/кг массы тела), 4 % раствор соды — 200–400 мл (детям – 2 мл/кг) в/в, гидрокортизон — 250–500 мг в/в. При мозговых комах (при отеке мозга): ● провести иммобилизацию головы; ● приложить холод к голове; ● для дегидратации ввести в/в 1 % раствор фуросемида — 2–4 мл, маннитол — 1 мг/кг, 25 % раствор магния сульфата — 5–10 мл, дексаметазон — 8 мг (преднизолон — 60–90 мг); 5 % раствор мексидола — 6 мл в/в болюсно. При возбуждении и судорогах, протекающих с нарушением дыхания : ● ввести в/в 20 % раствор натрия оксибутирата — 10–20 мл, 0,5 % раствор диазепама — 2 мл, 0,25 % раствор дроперидола — 2–4 мл. При острых отравлениях и подозрении на отравление : ● сделать промывание желудка, ввести антидоты. При алкогольной коме : ● провести болюсное введение 0,1 % раствора атропина — 0,5–1 мл; ● после интубации трахеи промыть желудок через зонд до чистых промывных вод (10–12 л воды комнатной температуры), ввести энтеросорбент; ● согреть пациента; ● сделать инфузию 0,9 % раствора натрия хлорида — 200 мл/10 мин, 40 % раствора глюкозы — 100–120 мл; ● ввести витамины В 1 , В 6 , С ; прессорные амины – при необходимости. При тиреотоксической коме : ● ввести в/в 0,9 % раствор натрия хлорида — до 1 л, 5 % раствор глюкозы — 400 мл, преднизолон — 120–180 мг, 0,05 % раствор строфантина — 0,5–1 мл, мерказолил — 60–80 мг, антиконвульсанты. При высокой лихорадке, гипертермии : ● ввести литические смеси (метамизол натрия, клемастин, дроперидол ) в/в или в/м, антибиотики (при инфекционных заболеваниях); ● применить физические методы охлаждения. При переохлаждении : ● согреть пациента (без использования грелок); ● ввести в/в подогретые растворы. При рвоте : ● ввести метоклопрамид — 10 мг в/в или в/м; ● при комах противопоказано применение наркотических анальгетиков, транквилизаторов, нейролептиков, антигистаминных ЛС, аналептиков, психостимуляторов; Пациента транспортируют в профильный стационар (ОИТР) с приподнятым головным концом носилок в положении на боку проводя контроль и поддержание витальных функций, минуя приемное отделение. Противопоказания к госпитализации: ● агональное и преагональное состояние; ● глубокие психические нарушения у пациентов преклонного возраста; ● онкологические болезни на поздних стадиях. | |
| Просмотров: 2831 | | |
| Всего комментариев: 0 | |
Категории раздела
| Мои статьи [36] |
Поиск
Наш опрос
Друзья сайта
Статистика
| Copyright MyCorp © 2026 |
| uCoz |